Les cellules souches adultes et les cellules souches embryonnaires sont les deux types de cellules souches. Les cellules souches adultes sont des cellules présentes dans le corps après la naissance, tandis que les cellules souches embryonnaires sont extraites de l’embryon très précoce (blastula).
L’approche de la mobilisation endogène des cellules souches (ESCM) concerne la libération de cellules souches trouvées dans la moelle osseuse après la naissance.
LE POTENTIEL DES CELLULES SOUCHES ADULTES
Les cellules souches adultes (ASC) se trouvent principalement dans la moelle osseuse, mais elles peuvent également être trouvées dans divers tissus tels que le foie,1l’intestin,2 muscles,3 le cerveau,4 le pancréas,5 ainsi que le sang et de nombreux autres tissus. 6
Bien que les cellules souches locales semblent simplement être impliquées dans la réparation minimale des tissus, le travail des CSA consiste à maintenir et à réparer les tissus là où elles se trouvent.
Lorsque la quantité de cellules souches présentes dans le tissu est insuffisante pour réparer les blessures graves ou la dégradation, les cellules souches de la moelle osseuse sont alertées pour aider à guérir.
Il convient de noter que certains tissus, tels que le cerveau et le cœur, dépendent fortement des cellules souches locales pour la réparation; néanmoins, ces cellules souches locales sont activées par la migration des cellules souches de la moelle osseuse (BMSC) dans le tissu endommagé.
Figure 2 : Illustration de la mobilisation des cellules souches.
En conséquence, bmsc joue un rôle important dans la réparation du cerveau et du cœur, même si les cellules souches dérivées de tissus sont responsables de la majeure partie de la réparation.
Parce qu’on pensait qu’elles ne se développaient que dans les globules rouges, les lymphocytes, les plaquettes, les os et le tissu conjonctif, on pensait historiquement que les cellules souches de la moelle osseuse (BMSC) avaient une capacité limitée à s’adapter aux changements de leur environnement (ou une plasticité limitée). Une série de découvertes faites au tournant du siècle a changé ce point de vue. L’extraordinaire adaptabilité du BMSC a été établie dans de nombreuses recherches au cours des deux dernières décennies. Les BMSC ont la capacité de se transformer en cellules musculaires,7 cellules cardiaques,8 cellules capillaires de l’endothélium,9 cellules hépatiques,10 poumons,11 intestinaux,12 et cellules cutanées,13 en tant que cellules neurales. 14
Jang et al.,10 par exemple, ont mené une expérience remarquable dans laquelle des cellules souches ont été co-cultivées avec du tissu hépatique normal ou blessé. Une membrane semi-perméable séparait les cellules souches du tissu hépatique, avec des pores suffisamment larges pour permettre aux produits chimiques de passer à travers, mais suffisamment petits pour empêcher les cellules de se déplacer d’un compartiment à l’autre. Les chercheurs ont utilisé des marqueurs pour les cellules souches et les cellules hépatiques pour montrer que lorsque les cellules souches étaient implantées en présence de tissu hépatique blessé, elles se transformaient rapidement en cellules hépatiques.
MOELLE OSSEUSE ET CELLULES SOUCHES
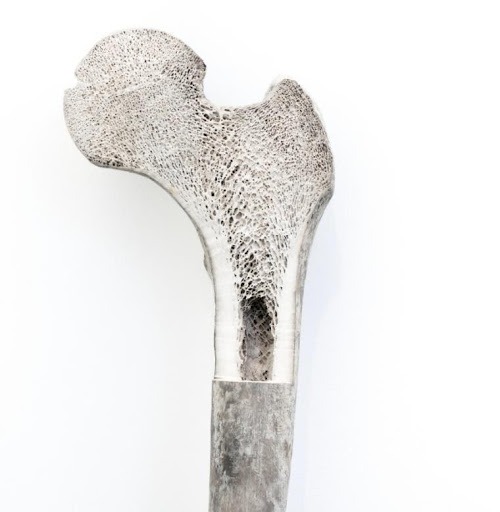
Figure 3 Structure de la moelle osseuse humaine
La structure osseuse est divisée en deux catégories: compacte et spongiée. La densité de ces deux structures osseuses diffère, tout comme l’organisation du tissu osseux. La quantité (épaisseur) et la densité de l’os compact déterminent la résistance d’un os. L’os spongieux est l’endroit où se trouvent la circulation sanguine et la « vie » d’un os. La moelle osseuse se trouve dans de petites cavités à l’intérieur de l’os spongieux à cet endroit.
La moelle rouge et jaune ou grasse sont les deux types de moelle osseuse. Seule la moelle rouge produit des cellules souches. Seule la moelle rouge est observée dans les os des adolescents. Cependant, la moelle jaune stockant la graisse remplace la moelle rouge dans la tige des os longs à mesure que les os mûrissent. La plupart de la moelle rouge sera remplacée par de la moelle grasse à l’âge de 28 ans, et la moelle rouge n’est visible que dans les côtes, les vertèbres, les os pelviens et le crâne.
Le changement de la moelle rouge en moelle jaune explique la baisse de la création de cellules souches avec l’âge, car les cellules souches ne se forment que dans la moelle rouge. Et c’est là que réside l’un des plus fondamentaux Raisons du vieillissement: à mesure que nous vieillissons, le nombre de cellules souches circulantes diminue, ce qui réduit la capacité du corps à se réparer et à se remplacer.
Références:
- Wang X, Foster M, Al-Dhalimy M, Lagasse E, Finegold M et Grompe M (2003) The origin and liver repopulating capacity of murine oval cells. PNAS 100(suppl.1):11881-11888.
- Barker N, van de Wetering M, Clevers H. (2008) La cellule souche intestinale. Gènes Dev. 22(14):1856-64.
- Kuang S, Gillespie MA, Rudnicki MA. (2008) Régulation de niche de l’auto-renouvellement et de la différenciation des cellules satellites musculaires. Cellules souches. 10;2(1):22-31.
- Revishchin AV, Korochkin LI, Okhotin VE, Pavlova GV. (2008) Cellules souches neurales dans le cerveau des mammifères. Int Rev Cytol. 265:55- 109.
- Burke ZD, Thowfeequ S, Peran M, Tosh D. (2007) Cellules souches dans le pancréas et le foie adultes. Biochem J. 404(2):169-78.
- Díaz-Flores L Jr, Madrid JF, Gutiérrez R, Varela H, Valladares F, Alvarez-Argüelles H, Díaz-Flores L. (2006) Adult stem and transit- amplifying cell location. Histol Histopathol. 21(9):995- 1027.
- Abedi M, Greer DA, Colvin GA, Demers DA, Dooner MS, Harpel JA, Weier HU, Lambert JF et Quesenberry PJ (2004) Robust conversion of marrow cells to skeletal muscle with formation of marrow-derived muscle colonies: A multifactorial process. Exp. Hématol. 32:426-434.
- Fraser JK, Schreiber RE, Zuk PA et Hedrick MH (2004) Adult stem cell therapy for the heart. Interner. J Biochem & Cell Biol 36:658-666.
- Asahara T, Masuda H, Takahashi T, Kalka C, Pastore C, Silver M, Kearne M, Magner M, et Isner JM (1999) Bone Marrow Origin of Endothelial Progenitor Cells Responsible for Postnatal Vasculogenesis in Physiological and Pathological Neovascularization. Circ Res. 85:221-228.
- Jang YY, Collector MI, Baylin SB, Diehl AM et Sharkis SJ (2004) Les cellules souches hématopoïétiques se transforment en cellules hépatiques en quelques jours sans fusion. Nature Cell Biol. 6(6):532-529.
- Sanchez-Ramos JR (2002) Neural Cells Derived From Adult Bone Marrow and Umbilical Cord Blood. J. Neurosci Res 69:880-893.
- Krause DS, Theise ND, Collector MI, Henegariu O, Hwang S, Gardner R, Neutzel S, et Sharkis SJ (2001) Multi-organ, multi-lineage engraftment by a single bone marrow-derived stem cell. Cellule 105:369-377.
- Branski LK, Gauglitz GG, Herndon DN et Jeschke MG. (2008) Un examen de la thérapie par gènes et cellules souches dans la cicatrisation des plaies cutanées. Burns, 4 juillet.
- Dezawa M, Ishikawa H, Hoshino M, Itokazu Y et Nabeshima Y. (2005) Potential of bone marrow stromal cells in applications for neuro-degenerative, neuro-traumatic and muscle degenerative diseases. Curr Neuropharmacol. 3(4):257-66
Cellules souches : La science de la jeunesse
Il existe des légendes d’une fontaine de jouvence avec des eaux imprégnées pour offrir les dons d’anti-âge et de longévité à quiconque découvre où elle se trouve. Ce n’est pas vraiment une surprise, qui ne cherche pas un moyen de se sentir et d’avoir l’air plus jeune?...
Les cellules souches comme stratégie anticancéreuse
Le cancer est l’une des maladies les plus mortelles, coûtant chaque année la vie à des millions de personnes dans le monde. Malgré d’immenses progrès dans la recherche sur le diagnostic et les thérapies, le taux de mortalité dû au cancer n’a que quelque peu diminué...
Cellules souches: le système anti-âge du corps
Avec notre compréhension actuelle des cellules souches, il est possible de vieillir gracieusement tout en améliorant la santé et la longévité. Les cellules souches ont le potentiel d’aider dans le processus de vieillissement et peuvent former une barrière complexe qui...